経済教室
コロナ政策 バランス考慮を
小林慶一郎・慶応大学教授
ポイント
○ 経済制限は長期累積死者数を減らさない
○ 感染症対策はワクチン接種率が最も重要
○ 人命を基準に医療と行動制限の均衡図れ
新型コロナウイルスとの闘いが始まって2年近くが経過した。ここで「ワクチン接種率の向上」「経済活動の制限」「医療提供体制の拡充」のバランスについて検討したい。ワクチンが普及しても、新型コロナとの共存は数年程度は継続すると覚悟しなければならず、年単位の時間軸と、間欠的に起きる感染爆発時という短期の時間軸の2つに分けて考える必要がある。
まず長期の時間軸で重要な事実は、ワクチン接種率が長期的な累積死亡者数をほぼ決定してしまうという点である。東京大学の藤井大輔特任講師と仲田泰祐准教授の研究(2021年9月公開)や、早稲田大学の久保田荘准教授の研究(同)によれば、経済活動に制限をかけること自体では、累積死亡者数はほとんど変わらない。これは大阪大学の大竹文雄特任教授が論考(同)で強調していることであるが、理屈は簡単だ。
新型コロナの致死率は現状1%程度だが、ワクチンが行きわたればその10分の1まで下げられる(季節性インフルエンザの致死率0.1%と同レベル)。感染者からはこの致死率で死亡者が発生することになる。一方、経済活動への制限は「感染のスピード」を抑えることはできるが、いずれ全人口に近い人数が感染することは避けられない。
理由は、ワクチン接種者が壁となって未接種者の感染が防げる状態、すなわち「集団免疫」が、現状では新型コロナの感染力が強すぎて達成できないためである。したがって、長期的な累積死亡者数はほぼ致死率のみによって決まり、致死率を決めるのはワクチン接種ということになる。つまり、コロナの長期的なコスト=累積死亡者を減らすには、ワクチン接種率を最大限に引き上げることが、当面もっとも重要な目標ということになる。
一方、経済活動の制限は、医療崩壊を防ぎ、「救える命を救えない」という状態を回避する「短期的」効果がある。ワクチン接種率を上げるには、経済的インセンティブ(商品券、抽選による商品など)が有効であろう。さらに、ワクチン接種者に対する行動規制の緩和(大規模イベント開催や県境を越えた移動制限の緩和など)が事前に示されれば、接種率を上げるモチベーションになる。
◇ ◇
感染が急拡大する時に問題となるのは、経済活動、一般医療、コロナ医療のトレードオフ(二律背反)である。このトレードオフが起きる根本原因は、医療資源(人材、病床など)の不足とミスマッチである。
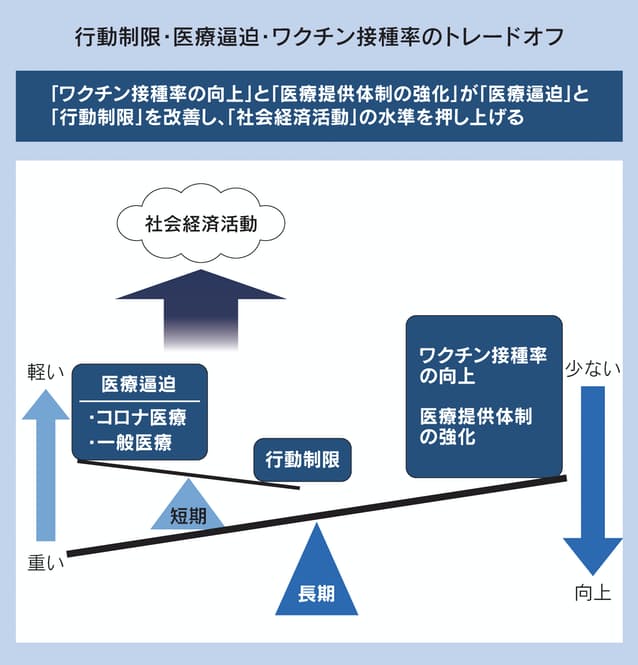
前述の藤井・仲田の分析や、東京財団政策研究所の千葉安佐子博士研究員の論考(8月発表)は、コロナ医療の対応能力(病床数)を現在の3倍程度にすれば、医療崩壊を起こさずに経済活動をコロナ前に戻せる可能性がある、と試算している。
医療資源の不足については、酸素ステーションや入院待機ステーション、体育館に酸素配管をして臨時に病床を並べる臨時医療施設などを計画的に開設して、第6波やその後の感染爆発が起きる前に備えを進めるべきである。
医療資源のミスマッチについては、一般医療とコロナ医療の間で、医師や看護師の配置替えを効率的にできるような仕組みを整えることが必要だ。2月の感染症法改正で、都道府県知事が医療機関に対して人材や病床の提供を要請、勧告、従わない場合の名称公表ができるようになったが、その運用を厳格化し、必要があれば法律の再改正も検討すべきだろう。
さらに、第5波の感染爆発時に、酸素ステーションなど臨時医療施設で病床が余っていても看護師などスタッフ不足を理由に患者を受け入れないという実態があった。受け入れられない患者は自宅療養を余儀なくされ、急変のリスクにさらされた。スタッフ不足であっても、自宅よりは臨時医療施設にいる方が急変時の対応は効率的にできたはずであり、満床になるまで受け入れるべきだったのではないだろうか。
背景には、スタッフ不足の施設で患者が急変したときの責任を取りたくないという現場の意識があると思われる。臨時施設での急変時の責任は現場を免責し、政府が全責任を負う、などのルール化を徹底すべきであろう。
◇ ◇
このように医療資源の不足やミスマッチの解消に努力することは常に必要だが、それに加え、感染爆発時には、経済活動とコロナ医療と一般医療のトレードオフを適切に評価し、それぞれの活動を「公正に」制限することが必要である。
トレードオフを考える際に、経済活動の金銭的損失と医療における人命とは比較できないが、コロナに起因する経済苦やメンタルな問題による自殺は、感染症の死者と軽重はない。
藤井・仲田グループは、コロナ禍に関連して増加した追加的自殺者数とコロナ感染者の死者数とを比較し、失われた余命で両者を比較した。コロナ発生時点から8月末時点までの累積で、若者が多い自殺者の失われた余命は約19万年、高齢者が多いコロナ感染症の死者の失われた余命は約17万年となり、ほとんど同じ大きさになることが示されている(10月公開)。
経済活動、コロナ医療、一般医療の3つについて、人命という基準でそれぞれの制限の度合いを考えれば、理論的には経済学において、トレードオフである要素の関係性を示す「限界原理」を適用できる。
限界原理で一般医療とコロナ医療を比較すると、以下のように言える。「コロナ医療で追加的な拡大をすることにより追加的に救える人命の数」と、そのために一般医療が制限されることで、「一般医療を追加的に制限することにより追加的に失われる人命の数」とが均等になるようにすべきだと考える。人命に優劣はないのだから、コロナの患者1人を助けることと一般医療の患者1人を助けることが釣り合うように、一般医療の制限の強さを定めることが望ましいはずだ。
「一般医療に影響を与えない範囲で、コロナ医療を拡大する」という考え方が医療政策関係者から発せられることがあるが、それは人の命に優劣をつける(コロナ患者の命よりも、一般医療の患者の命を優先させる)ことを意味しており、政策決定の基準として適切とは思われない。
経済活動の制限の度合いを決める際にも、人命についての限界原理で考えることができる。経済制限をさらに強化した場合に、「自殺者が追加的に増加する数」と「コロナ感染症による死亡者の追加的な減少数」とがバランスするように経済制限の強度を定めるべきだ、というのが限界原理の考え方である。
日常生活や経済活動への制限を公正な政策とするためには、1人の新型コロナ死者の人命と1人のコロナ禍による自殺者の人命が、同等な重さを持つものとして扱われるように政策を決めるべきなのである。