新型コロナ
コロナ病床、日本は英米の1割どまり 病院間の連携不足

米国では多くの医療機関が非営利組織に属し、患者の情報を共有している=ロイター
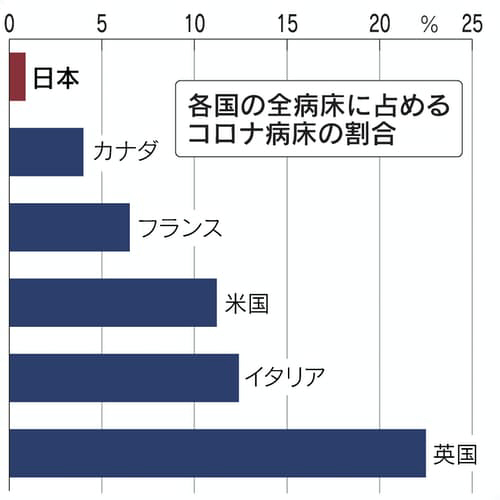
国内で新型コロナウイルスの患者を受け入れる病床の割合が欧米の10分の1以下にとどまることが分かった。全病床に占めるコロナ病床の割合は1月下旬時点で0.87%と、英国の22.5%や米国の11.2%に比べ桁違いに少ない。平時から医療機関の連携が密な海外と違い、日本は病院間の役割分担が不明確で柔軟に病床を確保できない実態が浮かぶ。
英オックスフォード大の研究者らが運営するデータベース「アワー・ワールド・イン・データ」や経済協力開発機構(OECD)などのデータを活用し、主な先進国で感染者が目立って減り始める前の1月下旬の病床の状況を調べた。
日本は人口1千人あたりの病床数が約13で英米の3弱を上回る。累計感染者数は2月中旬時点で人口の約0.3%と相対的に少ない。コロナ患者を受け入れているのは1月27日時点で全病床の0.87%の約1万4千床。急患や重い病気に対応する病床に限った割合でみても2%にすぎない。
相対的に患者が少ない分、病床も足りているように見えるが、現場では医療逼迫の懸念が叫ばれる。首都圏などで病床使用率が高止まりし緊急事態宣言が続く。
英国は人口比の感染者数は約6%と日本より多いが、全病床の2割超をコロナ対応に使う。医療資源を柔軟に活用して対応しているといえる。
累計感染者数が2800万人超の米国。地域ごとなどに400以上あるとみられる非営利組織「医療事業体」に多くの医療機関が属する。患者情報を共有し、入院や転院を受け渡しする土台にもなる。職員10万人規模の事業体もあり、大規模化している。コロナ対応も専門病院の指定など「選択と集中」が進む。
州によってはパンデミックや大災害時に指揮権を持つ医療機関を事前に決める。海外の医療事情に詳しいキヤノングローバル戦略研究所の松山幸弘氏は「事業体のトップが自主的に最適な医療体制を判断するようになっている」と説明する。
地域の医療体制構築にも積極的だ。カリフォルニア州の事業体「カイザー」は20年春に1日1万件の検査所を作り、コロナ対応のカギとなる検査拡大を支援した。
国が医療サービスを運営する英国などは国主導で危機時の状況に応じた体制を構築する。オーストラリアは11年の法改正で公立病院の経営統合を進めた。地域の病院を束ねるネットワークを構築し、民間も加わる。
日本は全国に約8000の病院が散らばり、個々にコロナ対応を判断する。人手や設備が手厚い85の「特定機能病院」でも1月初旬時点で重症患者が5人未満の病院が62もあった。公立病院の多くがコロナ患者を受け入れているのに対し、民間の受け入れは3割弱にとどまる実態もある。民間は院内感染リスクなど経営への影響を懸念する。
菅義偉首相は1月の記者会見で「ベッドは数多くあるわけだから、働きかけをずっと行ってきている」と語ったが、病床確保は思うように進んでこなかったのが現実だ。 確保した病床を有効活用するために大病院はコロナ患者に集中し、小規模病院が他の医療を受け持つような役割分担も進んでいない。田村憲久厚生労働相は「(平時から)地域医療計画に盛り込み準備、訓練しておくべきだった」と反省する。
実は日本でも病院運営を柔軟にする「地域医療連携推進法人」という仕組みが17年に始まっている。官民を問わず病院間で病床を融通したり、医療従事者を配置転換したりできる。この制度も活用は広がっていない。
政府は感染の再拡大が鮮明になった20年12月以降、様々な手を打ってはいる。病症確保で診療報酬を上乗せする一方、感染症法の改正で厚労相や都道府県知事が病院にコロナ対応の協力を「勧告」できるようにした。従わない場合は病院名を公表できる。まだ発動例はないが、強権的になるだけに運用は透明性が求められる。
キヤノングローバル研の松山氏は「官邸が主導し、国公立病院や国立大付属病院を人口50万〜100万人の広域医療圏単位で統合させるべきだ」と提言する。及び腰だった民間病院も含め、危機時の柔軟な対応を可能にする抜本的な改革も課題になりそうだ。