withコロナ
増やせぬ検査 背景に4課題
新型コロナウイルスの感染を確認する検査が思うように増えない。検査数は欧米に見劣りし、希望者が検査を受けられないという声も聞こえる。検査の拡大を進める海外とも比べながら、国内で検査が増えない理由を探った。
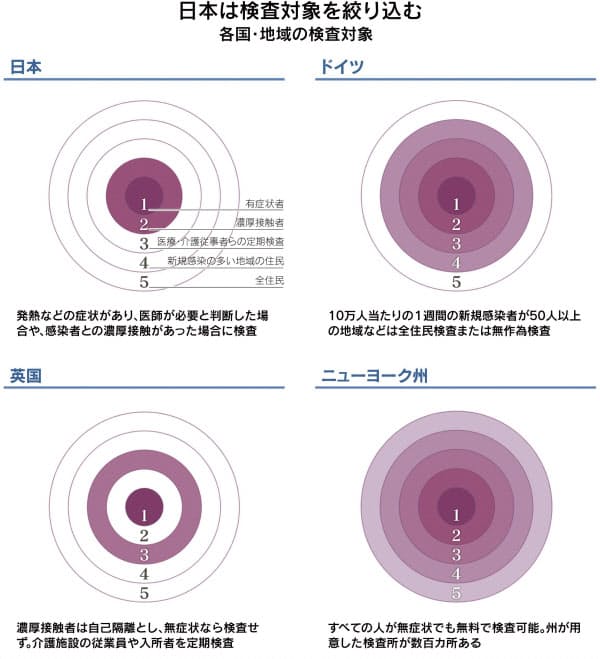
(1)日本は「有症状者」中心
対象どこまで拡大 日本は「有症状者」中心

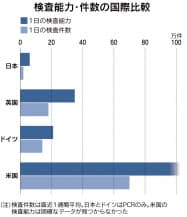
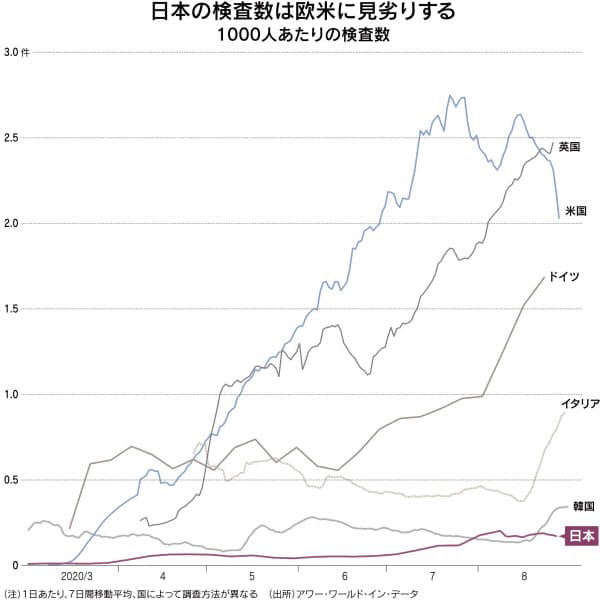
厚生労働省によると、9月1日時点の国内のPCR検査能力は1日約6万件。抗原検査能力も同約3万4000件で、2月ごろの同1500件程度からは増えた。だがPCR検査の実施数は同2万件前後にとどまる。米国や英国などは人口当たりで日本の10〜20倍の検査をこなす。日本と海外の差は明らかだ。
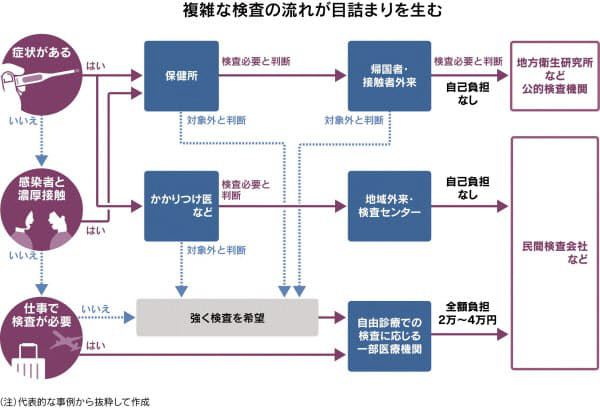
検査能力が向上しても、実施数が伸び悩むのは検査対象を制限してきたためだ。当初は保健所が「4日以上の発熱」などの目安を厳格に適用し、体調不良を訴えても検査が受けられないとの不満が広がった。
日本も徐々に目安や基準を緩めているが、症状のある人と濃厚接触者らに限定する姿勢は変わらない。医師法は検体採取や診断などの医療行為を医師らに限定しており、検査対象かは医師が判断するのが基本だ。
米国は州により異なるが、感染者が多く出たニューヨーク州では医師の判断を必要としない。感染拡大を受け、米食品医薬品局(FDA)が検査体制などに関する認可権限を州当局に移譲し、州政府の判断で柔軟に検査できるようにした。
同州では高齢者施設の従業員に定期検査を義務づける。ドイツも原則、医師が必要と判断した場合に検査するが、病院や介護施設で働く人も対象にする。10万人あたりの1週間の新規感染者が50人を超えるなどの条件に達した「流行地域」は全住民検査や無作為抽出による大規模検査を行う。
ドイツの条件を東京都に当てはめると都内で1日約1000人の新規感染者が出る状態に相当する。都の感染者が最も多かったのは8月1日の472人でドイツの基準以下だったが、そもそも日本には基準自体がない。秋以降、さらに感染が拡大する可能性を見据え、日本も検討が必要だ。
英国は濃厚接触者でも自己隔離を求めるだけで無症状なら検査しない。一方で介護施設では施設内の感染者の有無にかかわらず、入所者や職員の定期的検査を認めている。官公庁職員やインフラ企業の従業員など社会機能の維持に必要なエッセンシャルワーカーにも手厚い検査体制を敷く。
日本では無症状者への大規模検査は少ない。新宿区などが飲食店従業員を対象に幅広く検査したほか、一部企業が従業員らに実施した例はある。
重症化しやすい人が集まる病院などのクラスター(感染者集団)発生を防ぐことが被害抑制に有効だ。政府は8月28日公表の「政策パッケージ」で流行地域の医療・介護施設の入所者や職員も検査対象に加えた。高齢者や持病のある人が本人希望で受ける検査を国が支援する方針も示し、制度設計中だ。これまでハイリスク者への検査に消極的だったことも検査数が伸びない理由の一つだ。
(2)拠点数、米の50分の1
能力どれほど違う 拠点数、米の50分の1
日本は検査できる医療機関を事実上、限定している。他の患者と動線を分け、十分な感染防護具を備えるなどの院内感染対策が取られた「帰国者・接触者外来」は8月26日時点で4254カ所。都道府県別では数十カ所だけの県も多い。
発熱患者が殺到するのを避けるため、検査可能な病院一覧などは非公表で、保健所やかかりつけ医の紹介が必要だ。ドライブスルー方式などで検体を採る「地域外来・検査センター」も全国273カ所しかない。検査を受ける場所が足りない。
米国は薬局や民間の臨床検査室でも検査が受けられる。州政府が運営する移動式検査場などもあり、専用サイトに郵便番号を入力すれば、最寄りの検査場が分かる。国民皆保険制度がない米国では、簡単に医療機関にかかれない半面、自ら薬局や臨床検査室で必要な薬や検査を利用するセルフケアの考え方がある。
政府系のメディケア・メディケイド・サービスセンター(CMS)が認定した臨床検査室は全米で約25万カ所あり、その場でPCR検査や簡易検査が受けられる場所もある。米国には検査を拡大しやすい土壌があった。
日本では保健所の人員不足もボトルネックとなった。保健所業務の外部委託や、自治体の他部門からの応援職員の派遣などの対策を進めるが、解決には至っていない。
米国は医療従事者の中から検査に対応できるボランティアを募り、民間の研究機関と提携することで検査件数を増やした。ドイツも大学病院や研究機関などの機器や人員を総動員し、数百の民間研究機関の人員を動員し検査能力を確保した。3月の約3週間で検査を1日約7000件から同10万件に急拡大できた。
韓国では兵役の代わりに地方の保健所などで医師として服務する「公衆保健医」を活用し、人員不足を回避する。2月に新興宗教団体の感染爆発が起きた大邱(テグ)にはのべ1000人以上が投入された。看護師や臨床検査技師らと6人チームを組み、症状のある人の自宅や病院を回り、しらみつぶしに検査した。
英国も宅配便で自宅に検査キットを配送、収集する仕組みを取り入れ、検査を効率化している。
日本もPCR機器を持つ大学などに協力を求めたが、全検査能力のうち大学は1割強を占めるにとどまる。埋もれた検査能力の発掘が必要だ。
秋以降は例年1000万人規模の患者が出るインフルエンザと新型コロナの同時流行も懸念される。症状だけで2つは区別できず、両方の検査を大量に行う必要がある。
保健所や一部病院だけに負担が集中する体制を改め、対応を分散する必要がある。身近なかかりつけ医などで検査を受けられるようにする仕組みが不可欠だ。
精度を知って賢く使う
新型コロナウイルス感染症の検査は完璧ではない。感染の有無を調べるPCRや抗原検査は誤った結果がまれに出る。誤りの理由は感染後の体内におけるウイルス量の変化や検査自体の性能に起因している。検査数を拡大する上では、検査の限界を知り適切な使い方をする必要がある。
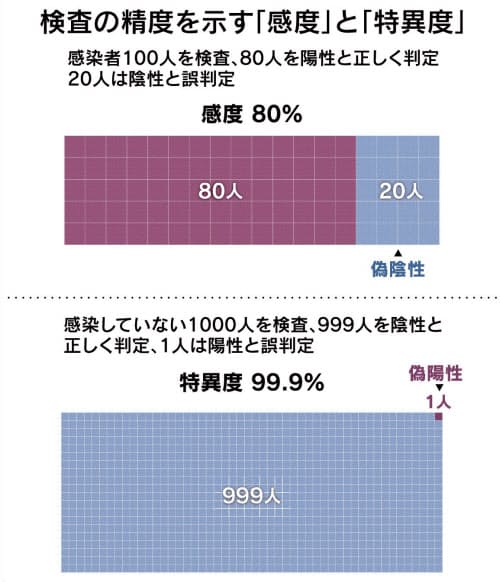
検査の誤りは主に2つある。一つは感染していないにもかかわらず陽性と判定が出る「偽陽性」だ。この場合、本来は入院などする必要のない人が、社会生活から離される恐れがあるといえる。偽陽性は「特異度」という指標で決まる。仮に特異度を99.9%として感染していない1000人を検査すると、999人が陰性で1人が偽陽性になる。
もう一つは感染しているのに陰性となる「偽陰性」だ。外出自粛が必要な人が出歩いて感染を広げる恐れがある。偽陰性は「感度」で決まる。感度が80%で感染している100人を検査すると、80人が陽性で20人が偽陰性になる。
PCR検査はウイルスの有無や量を判定する検査。ただ感度や特異度の正確な値は分からない。
国の新型コロナウイルス感染症対策分科会は感度70%特異度99.9%、日本医師会の有識者会議は感度80%特異度99.99%とそれぞれ仮定している。海外の論文では感度は7〜8割とされる。
検査に誤りが出るのは、感染者からウイルスをうまくとれなかったり、他の人の検体が混ざったりしてしまうためとされている。検査自体の性能にも原因があり、性能を高めるための努力も欠かせない。
政府の新型コロナウイルス感染症対策分科会の尾身茂会長は「検査は万能ではない。検査を実施する際はしっかりと計画を立てて、検査を受ける人に結果の解釈について十分な説明が必要だ」と語る。
検査によって誤りが起きるのは現段階では避けるのは難しいといえる。このため医師は検査結果だけをうのみせず、患者の症状や行動の履歴から検査の必要性を判断したり、繰り返し検査を行ったりする。検査数を増やせるよう賢く使う工夫が大切になってくる。
(3)費用負担の原則は
公費でカバー広がる
日本では保健所や医師が必要と判断した検査には公費が投入され、自己負担はかからない。症状がなく、濃厚接触などの事情もない人は検査対象外とされる。
海外渡航など仕事上、検査を受ける必要があったり、検査を強く希望したりした場合は、全額自費で検査を受けることも可能だ。美容整形などと同じ自由診療の扱いになるため公的補助はなく、医療機関によって2万〜4万円の検査費用がかかる。自由診療の検査に対応している医療機関はまだごく一部だ。
保健所が感染症対策として必要と判断した検査は「行政検査」と呼ばれ、感染症法に基づき検査を強制することもできる。その分、費用は全額公費で賄われる。
医師の判断に基づく検査には健康保険が適用される。健康保険法などは医師が診察し、症状などから「医学的に検査が必要」と判断することを前提としている。本来1〜3割の自己負担が生じるが新型コロナの場合、この部分に公費が充てられ、自己負担は生じない。
今は公費負担は法的根拠が明確な検査だけが対象だが、国や自治体の判断で広げる余地はある。
米国は多くの場合、検査費用は公的負担や保険でカバーされ、原則として自己負担はない。
ただ医療保険などに伴う病院側の事情で、一部で自己負担が発生する場合もあり、米カイザー・ファミリー財団の分析によると、検査費用は1回あたり20〜850ドルと大きな開きがある。おおむね百数十ドルほどが相場で、日本円では1万数千円ほどだ。
ドイツも健康保険が費用を負担し、症状の有無にかかわらず無料で検査を受けることができる。医師が必要性を判断するのは日本と同じだ。
韓国は健康保険と国と自治体が共同で負担する仕組みだ。自ら検査を希望した場合でも、陽性なら自己負担はない。陰性の場合は検査費用の半額相当の8万ウォン(約7千円)を自己負担する。ソウル市のようにインターネットを通じて申請すれば12月までは1週間1000人を上限に無料にする自治体もある。
東京都世田谷区はクラスター(感染者集団)が発生した場合、重症化リスクの高い介護施設などの職員の検査を「社会的検査」と位置づけ、9月中旬から1日1000件の検査を無料で行う。
コスト削減のため、複数の検体を混ぜて一度に検査する「プール方式」を採用するのが特徴だ。感度が落ちて見逃しのリスクもあるが、一度に大量の検査ができるメリットがある。陽性が出れば、個別に再検査し誰が陽性だったか突き止める。
同方式は中国や韓国などでも採用された。検査の拡大には、コストを削減し、費用を抑える取り組みも欠かせない。
(4)「時短」手法どう普及
抗原・唾液の利用カギ
検査数の増加に欠かせないのが、迅速な検査法の普及だ。主流を占めるPCR検査より簡易で迅速な抗原などを使った検査が登場したものの、検査数の伸びは鈍い。ただ今秋以降に予想されるインフルエンザの流行期には新型コロナウイルスの検査ニーズは高まる。抗原検査などによる検査数の確保が医療現場では求められる。
1日当たり20万件の検査能力を確保する――。政府が8月28日に発表した新型コロナウイルスの新たな対策では、簡易キットなどによる抗原検査を現在3万件程度から大幅に増やす方針を明らかにした。
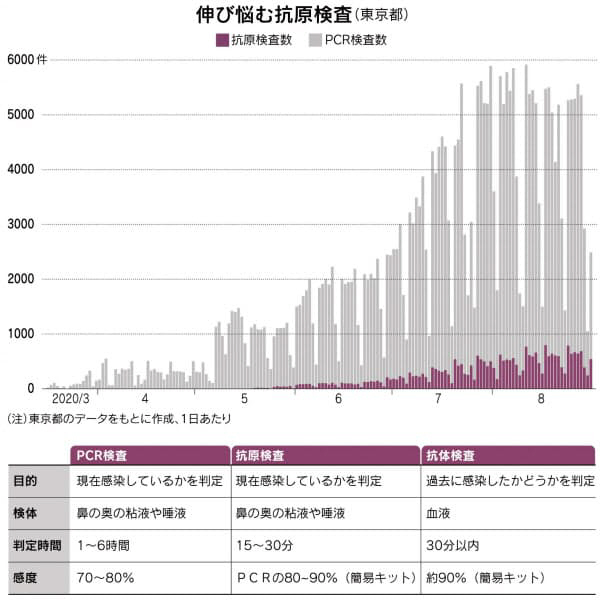
PCR検査は結果が出るのに1〜6時間で済むが、検査を受けた人に結果が伝えられるのは数日程度かかる。簡易キットは鼻奥の拭い液を垂らすだけ。15〜30分程度で結果がその場で分かる。ウイルス量が多い人ならPCR検査と感度はほぼ同じ。ウイルス量が多い人ほど感染させる力が強いと考えられ、感染を広げやすい患者を迅速に見つけられる利点がある。
大型の装置が要らないのもメリットだ。検査を受けたい人の検体さえ採取できれば、どこでも検査できる。発症から2〜9日での初期段階で患者を見つけ出すスクリーニングには有効だ。
検査数の拡大に期待されるもう一つの検査が、唾液を用いたPCR検査だ。通常のPCR検査では鼻奥のぬぐい液は鼻に棒を入れて採取する。棒を入れる際にくしゃみをすると飛沫が出て、検査従事者が感染する恐れがある。唾液なら検査を受ける人が自ら提供するため、検査従事者が飛沫を浴びて感染するリスクは下がる。医師らが懸念する感染の危険性は回避できる。
こうした抗原や唾液を使った検査には精度の問題は確かにある。厚生労働省の簡易キットの性能試験ではウイルス量が多ければPCRとほぼ同じ判定だったが、量が少ないとPCRでの陽性者の2割しか陽性と判定しなかった。
東京都のデータによると、抗原検査の数はPCR検査数の1〜2割程度にとどまっている。検査数全体の押し上げには、十分に寄与していない。
それでも今秋にはインフルエンザの流行が見込まれる。インフルエンザの患者は新型コロナの感染者と発熱やせきなどの症状が似ており、感染を見分けるためには両方の検査が必要になるのは間違いない。
現状の新型コロナの検査数のままでは足りないのは明らかだ。抗原検査の簡易キットの普及が早急に求められる。さらに精度を高める研究が欠かせないが、医師らが患者の症状を詳しく診ながら使えば精度の課題を補って、検査数を確保できるようになる。抗原検査の積極的な利用が必要だ。
経済の活性化にも寄与 東京財団政策研究所 小林慶一郎氏
当初は国民全員を検査して陽性者を隔離すれば感染症の問題は1週間で終わるという考え方があった。また検査をできる限り増やす方が死者を抑えながら経済成長を最大にできるというモデルも公表した。理論的には正しいが、これは理想論だ。
現実にはお金や人手のコストがかかり、すぐに検査数を1日当たり1000万件などに増やせない。ただ、少なくとも今冬までには1日20万件のPCR検査体制が必要だ。現状は足りない。増やす必要がある。
検査は優先順位を付けてやる必要がある。鼻水や風邪っぽいといった軽微な症状でも検査を受けられるようにすべきだ。入国者を増やしていくので水際での検査も必要だ。また感染者の接触者は検査を徹底すべきだ。
病院や介護施設のスタッフ、新たに入院する人も検査が必要だろう。医療介護のスタッフは全国に300万人いる。全員に定期的なPCR検査を行うのは難しいが、迅速抗原検査キットを組み合わせればよい。歓楽街への面的な検査も必要だ。
無作為に無症状の人に検査しても感染抑止力が乏しいと海外の論文で指摘されている。無症状だが感染確率が高い人をどう見つけるかが最大のテーマだ。そこで接触確認アプリに期待している。
接触アプリは人手に頼らず感染者の接触を瞬時に追って検査と隔離につなげられる。企業が社員へのアプリ導入を義務化すれば、企業は自費検査せずに社員が無料で行政検査を受けられる。アプリが普及すれば検査を巡る多くの論争が無意味になるだろう。
検査にはお客さんが安心して経済活動が活性化する価値もある。経済政策として国がビジネス用途の検査を支援してもいい。感染拡大防止や経済活動の活性化を示すデータがないことに注意は必要だが、経済産業省が補助金を出してもよい。